Feb 13, 2024 | Sin categoría
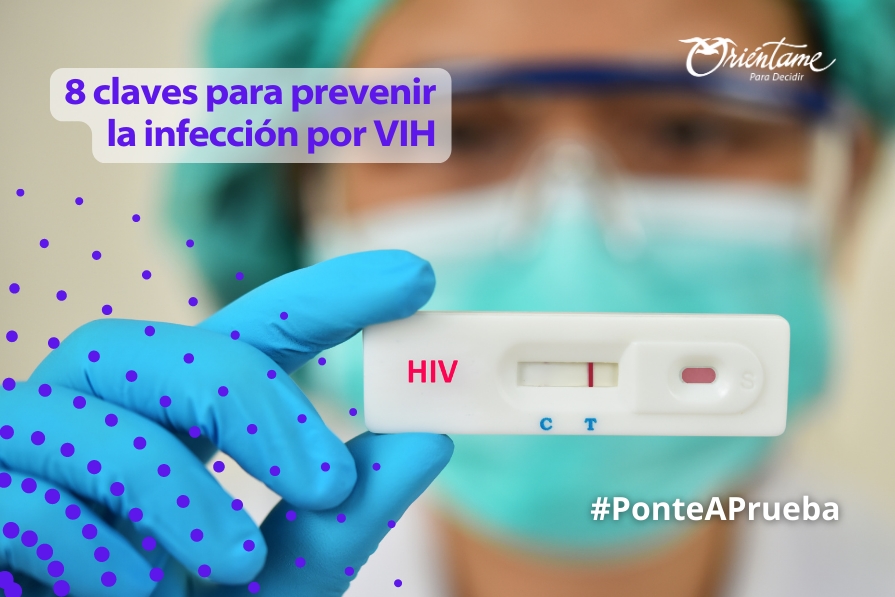
Hoy 13 de febrero se conmemora el día internacional del condón, uno de los métodos más efectivos, fáciles de usar y económicos que existen; clave para prevenir la infección por VIH, la sífilis, la clamidia y la hepatitis B y C, entre otras.
El uso consistente y correcto de condones es una de las mejores maneras de evitar la transmisión del VIH durante las relaciones sexuales. Asegúrate de usarlo correctamente antes de comenzar cualquier tipo de contacto sexual, durante todo el tiempo de la relación sexual y en todos los encuentros sexuales, especialmente aquellos de tipo insertivo, esto es penetración anal, oral o vaginal. Y no olvides tener presente el uso de condones al compartir juguetes sexuales como dildos y vibradores.
Ya no hay excusa, recuerda que hoy día existen condones insertivos y receptivos (antiguamente conocidos como condón masculino y femenino). Experimenta con diversas marcas, tallas y texturas hasta encontrar el adecuado para tu anatomía y gustos. Invitar a tu pareja a ensayar y conocer opciones de preservativos puede ser un plan excitante y divertido.
Aquí hay otras medidas Claves para prevenir la infección por VIH:
- Infórmate: Conocer sobre el VIH, demás infecciones sexuales, cómo se transmiten y cómo prevenirlas salva vidas. También puedes aprender sobre el uso correcto del condón y sobre las pruebas del VIH, así como sobre los tratamientos profilácticos pre exposición PrEP y post exposición PEP, en especial si tu o tu(s) pareja(s) sexual(es) están expuestos a situaciones de riesgo.
- Elimina el estigma: Es importante reducir el estigma y la discriminación relacionados con el VIH. Al hacerlo, las personas estarán más dispuestas a hacerse pruebas y a recibir tratamiento si tienen la infección. Además, recuerda que no hay poblaciones de riesgo sino situaciones y conductas riesgosas, pues potencialmente todas las personas tenemos la posibilidad de adquirir la infección.
- Evita prácticas riesgosas en tus relaciones sexuales: el riesgo de infección por VIH aumenta con el número de parejas sexuales y con ciertos tipos de contacto sexual sin protección, como el sexo anal, oral o vaginal sin condón.
- Hazte pruebas de VIH: hacerte hacerte exámenes periódicos es importante para saber si tienes la infección. Esto además te permitirá hacer un tratamiento temprano y prevenir la enfermedad por VIH, también conocida como fase sindrómica o SIDA. La Organización Mundial de la Salud – OMS recomienda que toda persona entre 13 y 63 años se haga la prueba. Clic aquí si necesitas un test de VIH sin salir de casa.
- Abstente de compartir agujas: el uso compartido de jeringas, agujas y otros materiales de inyección puede transmitir el VIH y otras infecciones. Si usas drogas, asegúrate de usar jeringas estériles de un solo uso.
- Usar profilaxis pre exposición (PrEP): La PrEP es una medicación que se toma antes de tener relaciones sexuales con una persona que vive con VIH o si tu pareja es de alto riesgo, esto reduce significativamente la posibilidad de contraer VIH.
- Ponte en tratamiento: Si vives con VIH, es importante recibir tratamiento temprano. El tratamiento antirretroviral (TAR) puede ayudar a reducir la cantidad de virus en tu cuerpo y prevenir la progresión de la enfermedad. Las personas que usan TAR pueden bajar su carga viral a niveles indetectables, esto hace que la infección sea intrasmisible.
Es importante recordar que el VIH aun no tiene cura, al igual que otras infecciones sexuales. Sin embargo, con educación, tratamiento antirretroviral y prácticas seguras se pueden llevar vidas saludables por décadas.
Prevenir infecciones de transmisión sexual, como el Virus de Inmunodeficiencia Humana VIH, causante de la enfermedad de SIDA, es esencial para protegerse a sí y a las demás personas.

Nov 10, 2023 | Sin categoría
La hepatitis C es una infección viral que afecta principalmente al hígado, pudiendo provocar desde una inflamación leve hasta enfermedades graves como la cirrosis o el cáncer hepático.
Esta infección, a menudo silenciosa en sus etapas iniciales, plantea un desafío significativo en términos de salud pública. La información y la concienciación son cruciales para su prevención y tratamiento, ya que muchos portadores del virus no son conscientes de su estado debido a la falta de síntomas evidentes.
En este artículo, exploraremos los aspectos esenciales de la hepatitis C, incluyendo sus síntomas, causas y las opciones de tratamiento disponibles, con el fin de proporcionar una comprensión clara y útil sobre esta infección.
¿Qué es la hepatitis C?
La hepatitis C es una enfermedad infecciosa causada por el virus de la hepatitis C (VHC), que ataca principalmente el hígado. Tras la infección, el virus puede causar inflamación hepática, y en casos crónicos, llevar a daños más serios como fibrosis, cirrosis e incluso cáncer de hígado.
El hígado, afectado por esta enfermedad, es un órgano vital que cumple funciones esenciales en el cuerpo, como la filtración de toxinas, la regulación de la coagulación sanguínea, el almacenamiento de energía y la producción de sustancias importantes para la digestión.
Cuando el VHC daña el hígado, estas funciones pueden verse comprometidas, afectando significativamente la salud general de las personas.
La hepatitis C se caracteriza por su tendencia a convertirse en una infección crónica en una gran proporción de los casos. En las etapas iniciales, es común que no presente síntomas claros, lo que hace que muchas personas vivan con el virus sin saberlo y, por lo tanto, sin recibir el tratamiento adecuado.
Por estas razones, la detección temprana y el tratamiento son esenciales para prevenir el deterioro de la salud hepática y sus complicaciones asociadas.
También te podría interesar: Hepatitis B: Síntomas, causas y tratamientos.
Causas de la hepatitis C
La hepatitis C se transmite principalmente a través del contacto con sangre infectada. Las vías de transmisión más comunes incluyen:
Uso de drogas inyectables:
Compartir agujas o jeringas contaminadas es una de las formas más frecuentes de transmisión del VHC.
Procedimientos médicos con instrumentos contaminados:
La exposición a equipos médicos no esterilizados adecuadamente también puede ser una fuente de infección.
De madre a hijo durante el parto:
Aunque menos común, el VHC puede transmitirse de una madre infectada a su bebé durante el parto.
Relaciones sexuales con una persona infectada:
Si bien es menos común, la transmisión sexual del VHC es posible, especialmente en relaciones sexuales no protegidas y en individuos con múltiples parejas sexuales.
Síntomas de la hepatitis C
La hepatitis C puede manifestarse de manera diferente según sea aguda o crónica, y en muchos casos, puede ser asintomática, especialmente en las etapas iniciales.
Hepatitis C aguda:
En las primeras semanas o meses tras la infección, la hepatitis C aguda rara vez presenta síntomas. Si aparecen, pueden incluir:
- Fatiga y debilidad.
- Náuseas o vómitos.
- Dolor abdominal, especialmente en la zona del hígado.
- Orina oscura y heces pálidas.
- Ictericia (coloración amarillenta de la piel y los ojos).
Hepatitis C crónica:
La infección se considera crónica cuando persiste durante más de seis meses. La mayoría de los casos de hepatitis C entran en esta categoría.
Los síntomas de la hepatitis C crónica pueden ser leves o ausentes durante muchos años, pero a medida que la enfermedad progresa, pueden aparecer síntomas como:
- Fatiga constante.
- Dolores musculares y articulares.
- Problemas de memoria y concentración.
- Signos de cirrosis hepática, como ascitis (acumulación de líquido en el abdomen) y hemorragias internas.
Asintomáticos:
Un aspecto notable de la hepatitis C es que muchos casos permanecen asintomáticos durante años, lo que significa que las personas infectadas no presentan síntomas.
Esta ausencia de síntomas puede llevar a un diagnóstico tardío y a un mayor riesgo de daño hepático a largo plazo.
Debido a esta naturaleza a menudo silenciosa de la hepatitis C, especialmente en sus etapas tempranas, la realización de pruebas de detección en personas con factores de riesgo es esencial para un diagnóstico temprano y efectivo.
Echa un vistazo a: Pruebas VIH caseras: una opción de detección temprana y accesible
Tratamiento de la hepatitis C
El tratamiento de la hepatitis C ha experimentado avances significativos en los últimos años, mejorando considerablemente las perspectivas para las personas afectadas por este virus.
Los tratamientos modernos para la hepatitis C utilizan antivirales de acción directa (AAD), que atacan específicamente al virus para evitar que se reproduzca en el cuerpo.
Estos tratamientos han demostrado ser altamente efectivos, con tasas de curación superiores al 90% en muchos casos.
Los regímenes de tratamiento suelen durar de 8 a 12 semanas y son mucho menos invasivos y con menos efectos secundarios que los tratamientos antiguos basados en interferón.
Importancia de la detección y el tratamiento temprano:
La detección temprana del VHC es vital para prevenir el desarrollo de complicaciones graves como la cirrosis o el cáncer hepático.
Un tratamiento oportuno puede eliminar el virus, reduciendo el riesgo de daño hepático y mejorando la calidad de vida.
Si crees que podrías estar en riesgo de haber contraído la hepatitis C, no dudes en acercarte a Oriéntame. Ofrecemos una toma de muestra para la prueba rápida de ITS incluída la hepatitis C, seguida de asesoría y entrega de resultados.
Tomar acción es el primer paso hacia tu bienestar. ¡Contáctanos y cuida tu salud hoy!

Nov 2, 2023 | Infecciones de transmisión sexual, Infecciones de transmisión sexual, Infecciones de transmisión sexual, Infecciones de transmisión sexual, Infecciones de transmisión sexual, Infecciones de transmisión sexual
El Virus del Papiloma Humano (VPH) representa un desafío considerable en el ámbito de la salud pública debido a su prevalencia y la variedad de dolencias que puede provocar.
Con más de 100 tipos identificados, este virus es conocido principalmente por causar crecimientos en la piel o membranas mucosas, como las verrugas. Sin embargo, su impacto va más allá, ya que ciertos tipos de VPH están vinculados con diversos cánceres, incluyendo el cáncer de cuello de útero, ano, pene, vagina, vulva y faringe.
Aunque la mayoría de las infecciones por VPH no conducen a cáncer, la relación entre ciertos tipos de VPH genital y el desarrollo de cáncer de cuello uterino es particularmente significativa.
Estas infecciones se transmiten comúnmente por contacto sexual o contacto piel con piel, y su amplia gama de transmisión subraya la importancia de medidas preventivas efectivas, como la vacunación.
Las vacunas actuales ofrecen protección contra las cepas más peligrosas del VPH, aquellas con mayor probabilidad de causar verrugas genitales o cáncer cervical.
En este artículo, exploraremos las causas, los síntomas y los tratamientos del virus del papiloma humano, destacando la importancia de la prevención y el manejo adecuado para combatir las complicaciones asociadas con este virus tan común pero potencialmente peligroso.
Síntomas del Virus del Papiloma Humano
El Virus del Papiloma Humano (VPH) es una infección viral que comúnmente se manifiesta a través de la aparición de verrugas en diferentes partes del cuerpo, aunque en muchos casos el sistema inmunitario puede suprimir la infección sin síntomas visibles.
Cuando las verrugas surgen, su aspecto varía según el tipo de VPH. Las verrugas genitales, por ejemplo, pueden presentarse como lesiones planas, bultos pequeños similares a la coliflor, o protuberancias en forma de tallo, localizándose principalmente cerca del ano, en el cuello del útero, vulva o en la vagina y en el pene o escroto.
Estas verrugas genitales generalmente no son dolorosas, pero pueden causar comezón o sensibilidad.
Además del área genital, el Virus del Papiloma Humano puede causar otros tipos de verrugas, como las verrugas comunes, que son bultos ásperos y elevados, usualmente en manos y dedos, que a menudo resultan antiestéticas y en ocasiones dolorosas.
Las verrugas plantares, que aparecen en los talones o en la parte frontal de las plantas de los pies, son bultos duros y granulosos que pueden causar molestias al caminar.
Por otro lado, las verrugas planas, más pequeñas y lisas, suelen encontrarse en la cara en infantes y en la zona de la barba y en las piernas en personas adultas.
Estos síntomas del VPH, aunque en su mayoría no son graves, pueden causar incomodidad y preocupación estética, y en algunos casos, las cepas del virus están asociadas con un mayor riesgo de cáncer, especialmente en el área genital.
También te podría interesar: ¿Cómo saber si tengo VIH sin examen? ¿Es posible? Te lo aclaramos
Causas del Virus del Papiloma Humano
La infección por el Virus del Papiloma Humano (VPH) se produce cuando el virus ingresa al cuerpo a través de cortes, abrasiones o pequeños desgarros en la piel, propagándose principalmente mediante contacto directo de piel con piel.
En el caso de las infecciones genitales por VPH, estas se transmiten comúnmente a través de relaciones sexuales, incluyendo el sexo vaginal, anal y, en algunos casos, mediante el contacto piel con piel en la región genital sin penetración.
Las infecciones por VPH que resultan en lesiones orales o en las vías respiratorias superiores pueden contraerse por medio del sexo oral.
Además, existe un riesgo de transmisión del VPH durante el embarazo. Si una persona embarazada tiene una infección activa de VPH con verrugas genitales, hay una posibilidad, aunque baja, de que el virus se transmita al bebé.
En casos muy raros, esta transmisión puede resultar en el desarrollo de tumores benignos en la laringe del recién nacido.
Es importante destacar que las verrugas, como manifestación del VPH, son contagiosas y pueden propagarse a otras personas o a diferentes partes del cuerpo del mismo individuo a través del contacto directo con la verruga.
Complicaciones de VPH
Las complicaciones resultantes de una infección por el Virus del Papiloma Humano (VPH) pueden variar en gravedad y naturaleza.
Entre las complicaciones menos comunes pero potencialmente serias se encuentran las lesiones en las áreas orales y de las vías respiratorias superiores.
Algunos tipos de VPH pueden causar lesiones en la lengua, amígdalas, paladar blando, laringe y nariz. Estas lesiones pueden presentarse como crecimientos o cambios en el tejido, y en algunos casos, pueden requerir atención médica para su evaluación y tratamiento.
Más preocupante es el riesgo de ciertos cánceres asociados con el VPH. Ciertas cepas del virus, particularmente aquellas consideradas de alto riesgo, están directamente vinculadas con el desarrollo del cáncer de útero.
Estos mismos tipos de VPH también pueden contribuir a la aparición de cánceres en los genitales, el ano, la boca y las vías respiratorias superiores.
Esta conexión entre el VPH y varios tipos de cáncer subraya la importancia de la prevención de la infección por VPH, como la vacunación, y la realización de exámenes de detección regulares para aquellos cánceres asociados con el virus
Diagnóstico y tratamientos disponibles
El diagnóstico de una infección por el Virus del Papiloma Humano (VPH) suele iniciarse con la observación directa de las verrugas en consulta médica.
En casos donde las verrugas genitales no son visibles, se pueden emplear varias pruebas diagnósticas. Una de ellas es la aplicación de una solución de vinagre (ácido acético) en las áreas genitales, que hace que las lesiones causadas por el VPH se tornen blancas y sean más fáciles de identificar.
El examen de Papanicolaou, que consiste en recolectar células del cuello del útero o de la vagina para su análisis en laboratorio, es otro método diagnóstico importante, ya que puede revelar anomalías precancerosas.
Además, se recomienda realizar una prueba de ADN en células del cuello del útero para personas mayores de 30 años, ya que esta puede detectar el ADN de tipos de VPH de alto riesgo asociados con cánceres genitales.
Tratamiento
En cuanto al tratamiento, las verrugas causadas por el VPH a menudo desaparecen sin intervención, especialmente en menores de edad, pero el virus puede permanecer en el cuerpo y provocar nuevas verrugas.
Los medicamentos antiverrugas se aplican directamente sobre la lesión y pueden incluir ácido salicílico, imiquimod, podofilox y ácido tricloroacético, cada uno con sus propias indicaciones y efectos secundarios.
Si los medicamentos no son efectivos, se pueden considerar procedimientos quirúrgicos como la crioterapia (congelación con nitrógeno líquido), la electrocauterización, la cirugía láser o la eliminación quirúrgica.
En el caso de lesiones precancerosas en el cuello uterino identificadas mediante un examen de Papanicolaou o del VPH, se realiza una colposcopía para una inspección detallada y, si es necesario, una biopsia.
Las lesiones precancerosas suelen requerir extracción mediante criocirugía, láser, extirpación quirúrgica, procedimiento de escisión electroquirúrgica con asa o conización con bisturí frío.
Este enfoque integral en el diagnóstico y tratamiento del VPH es clave para manejar las complicaciones y prevenir el desarrollo de condiciones más graves asociadas al virus.
Atención médica
Si sospechas que puedes tener la infección del Virus del Papiloma Humano (VPH), es fundamental tomar medidas proactivas para tu salud.
En Oriéntame, podemos brindarte la atención y el asesoramiento especializado que necesitas.
Asistir a una consulta de ginecología es el primer paso hacia un diagnóstico claro y el desarrollo de un plan de tratamiento adecuado, si fuera necesario.
Durante la consulta, podrás expresar tus inquietudes, realizar las pruebas pertinentes y recibir información detallada sobre las opciones de manejo y tratamiento.
Recuerda que el VPH es una infección común, y abordarla con la orientación adecuada es esencial para tu bienestar. No dudes en contactarnos en Oriéntame para programar tu cita y tomar control de tu salud reproductiva y sexual.

Oct 30, 2023 | Sin categoría
El VIH es un virus que ha afectado a muchas personas en todo el mundo. Detectarlo a tiempo es esencial para recibir un tratamiento efectivo y llevar una vida saludable. En este artículo, exploraremos cómo las pruebas caseras de VIH y la telemedicina están revolucionando la detección y el control de este virus.
El primer paso: Autoexamen y asesoría virtual en Colombia
En Oriéntame, hemos implementado el primer servicio de prueba casera de VIH, el KIT VIHDA, que permite a las personas entre 13 y 64 años realizar un autoexamen para la detección del VIH, con el apoyo de asesoría virtual.
Este innovador servicio es un avance significativo en la lucha contra el VIH en Colombia.
Reserva y preparativos
Acceder al servicio es simple. Contactando la central de citas de Oriéntame, cualquier persona puede agendar su cita, proporcionar sus datos y obtener toda la información necesaria sobre el proceso y costos del test, demostrando la accesibilidad y el enfoque proactivo de la salud sexual en nuestra fundación.
Asesoría Pre-prueba
Antes de realizar la prueba casera de VIH, se ofrece una asesoría completa, la cual incluye la educación sobre conductas de riesgo, identificación de hábitos saludables y desmitificación de creencias falsas acerca del VIH.
Esta preparación es crucial para entender el contexto de la prueba y actuar en consecuencia.
Realización del autoexamen
El KIT VIHDA permite que, con una simple muestra de sangre y en tan solo veinte minutos, cualquier persona pueda conocer su estado serológico respecto al VIH con una efectividad superior al 99%.
Este método no solo es rápido y eficiente, sino que también es altamente confiable.
También te podría interesar: ¿En cuánto tiempo se detecta el VIH después de la exposición? Te lo explicamos
¿Qué sigue después de la prueba?
Tras el autoexamen, la asesoría post-prueba se convierte en una parte esencial del proceso, sobre todo si el resultado es reactivo.
En ese caso, es necesario realizar pruebas confirmatorias y obtener apoyo médico para establecer un plan de seguimiento y prevención adecuado.
Recomendaciones para segunda prueba
Si el resultado es no reactivo, es importante realizar una segunda prueba después de doce semanas, especialmente si ha existido alguna situación de riesgo.
Este periodo permite descartar el periodo de ventana inmunológica del VIH, tiempo durante el cual el virus no es detectable.
¿Por qué optar por el servicio de prueba y asesoría virtual?
Los servicios de telemedicina y pruebas caseras de VIH no solo ofrecen comodidad, sino también confidencialidad y respeto por la intimidad del usuario.
Son una opción excelente para quienes buscan un ambiente seguro y voluntario para conocer su estado de salud sexual.
Un servicio accesible y respetuoso
La telemedicina ha demostrado ser una herramienta poderosa en el área de la salud sexual, proporcionando accesibilidad y garantizando la privacidad y el consentimiento informado del usuario, aspectos fundamentales en el manejo del VIH.
Toma el control de tu salud sexual hoy
La detección temprana del VIH es vital. Con servicios como los de Oriéntame, las pruebas rápidas de VIH y la asesoría virtual están al alcance de todos.
Es el momento de tomar una decisión informada y responsable sobre tu salud sexual. No dejes pasar más tiempo, sal de la duda y toma el control con las opciones que te brinda la telemedicina y los kits de prueba casera de VIH. Chatea con nosotros haciendo clic aquí