¿Por qué no necesitamos un “Día del Hombre” equivalente al 8 de marzo? El 8M no es una conmemoración cualquiera. No es un “día para felicitar”, “regalarles chocolates a las compañeras del curso” o “flores a las compañeras del trabajo” sino una fecha profundamente...


Derecho al aborto, a veces caminos a veces trochas
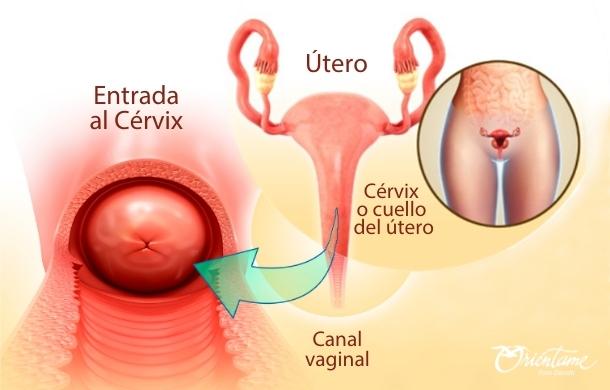
Aborto, servicio de salud esencial
Esta semana se cumplen cuatro años de la histórica decisión de la Corte Constitucional donde las mujeres y personas con posibilidad de gestar quedaron en libertad de optar por un aborto legal y seguro ante una situación de embarazo no deseado.
Después de la Sentencia C-055 del 2022, la normativa sobre el aborto en Colombia no ha cambiado. Al contrario, autoridades competentes como el Ministerio de Salud a través de la Circular 044 de 2022 y la Resolución 051 de 2023 y la Superintendencia Nacional de Salud con su Circular Externa 2024150000000009-5 de 2024 han desarrollado un conjunto de normas que ratifican lo dispuesto por la Corte: el aborto en Colombia es un derecho, es libre durante las primeras 24 semanas y debe ser garantizado por el sistema de salud, sin demoras ni excusas.
Quienes pueden abortar
Dentro de este contexto legal, en Colombia cualquier persona sin importar su edad, nacionalidad, lugar de residencia, situación socioeconómica o cualquier otra condición puede solicitar un aborto seguro.
Sin embargo, en estos cuatro años de aborto libre, aunque hemos presenciado cambios muy positivos relacionados con acceso oportuno a servicios seguros, especialmente para las mujeres y personas gestantes en las grandes ciudades, también evidenciamos que las barreras aún persisten en comunidades históricamente excluidas, como las mujeres indígenas, campesinas, migrantes y personas LBTIQ.
Información sin sesgo y acceso oportuno, requisitos para la autonomía reproductiva
Desde Oriéntame, en 2025 realizamos 11553 asesorías sobre Interrupción Voluntaria del Embarazo (IVE), de las cuales el 78,4% continuaron la ruta de atención y realizaron un procedimiento de aborto.
Esto también muestra que 21,6% de las personas que asisten a consulta no realizan el procedimiento en la institución, ya sea por decisión personal o remisión a otra entidad. Sin embargo, han recibido una asesoría integral sobre sus derechos, sus opciones frente el embarazo, las posibilidades de tratamientos disponibles y direccionamiento sobre como continuar su proceso de atención en el sistema de salud, esto sin importar si su decisión final sea continuar el embarazo o interrumpirlo.
Cuando las personas cuentan con información y servicios oportunos, libres de estigma y de calidad tienen mejores oportunidades para decidir con seguridad y confianza sobre su salud y su vida, y este ha sido uno de los grandes avances en estos años de aborto libre.
Abortar hoy en Colombia
Sin embargo, a la par de los avances notorios en las ciudades, no es tan así en las zonas apartadas, donde la conectividad es irregular, el acceso a la información clara y completa es deficiente, las carreteras y medios de transporte limitados y la presencia de servicios de salud precaria o nula.
Por esto, modalidades de servicio como tele consulta, aun en medio de las limitaciones tecnológicas y de conectividad que viven las comunidades en los territorios, son una opción que resuelve parte del problema y que desde Oriéntame hemos fortalecido en los últimos cinco años, llegando con el KIT A.L.A.S (Aborto Libre Autónomo y Seguro) a todas las zonas del país, incluyendo aquellas donde los servicios presenciales no tienen alcance, ni por el sector público ni el privado.
Al mismo tiempo, hemos visto como el efecto del deterioro en el sistema salud resta oportunidades de atención segura, de nuevo, a las poblaciones con mayores vulnerabilidades. Un hecho que contrastamos ha sido el aumento en el número de usuarias de Oriéntame que asumen de su propio bolsillo el pago de su atención, pasando de 64% en 2024 a 76% en 2025.
Pues según relatan las mismas usuarias, en las entidades de salud (EPS, IPS) aumentan los tiempos de espera, persiste el estigma y las barreras administrativas.
Sin autonomía no hay libertad, sin libertad reproductiva no hay igualdad
Estos días las organizaciones que defendemos los derechos reproductivos, celebramos una decisión que puso a Colombia a la vanguardia de legislativa en protección de derechos sexuales y reproductivos.
Y conscientes de los desafíos actuales para la autonomía reproductiva, nos manifestamos en torno a la necesidad de garantizar el acceso y ampliar la implementación efectiva de lo ya avanzado.
Es por eso que rechazamos acciones locales como la aprobación del Acuerdo 360 en el Concejo de Bogotá el pasado 5 de febrero. Un nuevo intento por poner el palo en la rueda de los avances normativos sobre el derecho al aborto.
Estableciendo una “Ruta por la Vida dirigida a mujeres gestantes, lactantes y la vida por nacer” y con el pretexto de proteger a las vidas por nacer, la iniciativa se centra en la promoción de alternativas al aborto, y hace un énfasis estigmatizante sobre la salud mental de las personas que solicitan una IVE.
Un Acuerdo en contravía del ordenamiento constitucional, con un evidente sesgo ideológico, regresivo en el reconocimiento del derecho, que introduce incertidumbre y es caldo de cultivo perfecto para nuevas barreras en la prestación de los servicios.
Al Acuerdo 340 le falta la firma del Alcalde Mayor para su entrada en vigencia, sin embargo, ya las Secretarías de Salud Distrital y de la Mujer dieron concepto no viable. Por lo que confiamos en que el mandatario atienda la recomendación técnica y jurídica de sus Secretarías y rechace la iniciativa.
Finalmente, el que iniciativas como el proyecto de Acuerdo 340 hayan hecho tránsito y contado con el aval de al menos 19 integrantes del Concejo de Bogotá, nos muestra la urgencia y el mucho trabajo que tenemos pendiente en el camino por la despenalización social del aborto. Pues entre más respetuosa sea la sociedad de la autonomía de las mujeres y personas con posibilidad de gestar hay más garantías para el ejercicio pleno de la libertad reproductiva y las vidas dignas y deseadas.
¿Necesitas orientación personalizada?
En Oriéntame estamos para escucharte y acompañarte. Si necesitas resolver dudas sobre tus opciones en embarazo no deseado o conocer sobre el servicio de interrupción voluntaria del embarazo, solicita tu cita. Aquí encuentras las garantías y atención para que tomes la mejor decisión para tu salud y tu proyecto de vida.
Fuentes:
Circular 044 de 2022, Ministerio de Salud y Protección Social. Disponible en https://www.minsalud.gov.co/Normatividad_Nuevo/Circular%20Externa%20No.%2044%20de%20%202022.pdf
Resolución 051 de 2023, Ministerio de Salud y Protección Social. Disponible en https://www.minsalud.gov.co/Normatividad_Nuevo/Resoluci%c3%b3n%20No.%20051%20de%202023.pdf
Circular Externa 2024150000000009-5 de 2024 Superintendencia Nacional de Salud. Disponible en https://docs.supersalud.gov.co/PortalWeb/Juridica/CircularesExterna/Circular%20externa%20n%C3%BAmero%202024150000000009-5%20de%20%202024.pdf
Concepto de no viabilidad al Proyecto de Acuerdo 340 durante el trámite de su aprobación en el Concejo de Bogotá, Secretaría de la Mujer, 11 de febrero de 2026. Disponible en https://www.sdmujer.gov.co/noticias/concepto-de-no-viabilidad-al-proyecto-de-acuerdo-340-durante-el-tramite-de-su-aprobacion
Comunicado opinión pública, Secretaría de Salud, 11 de febrero de 2026. Disponible en https://www.saludcapital.gov.co/Paginas2/Noticia_Portal_Detalle.aspx?IP=2670
Consulta por la consulta para aborto legal
También te puede Interesar
El día del hombre es una trampa
Anticoncepción sin hormonas
Entre las diferentes opciones disponibles, la anticoncepción sin hormonas es una alternativa muy buscada, hoy nos centraremos en uno de los métodos no hormonales más efectivos: el dispositivo intrauterino (DIU) de cobre, conocido comúnmente como T de cobre. ...
Derecho al aborto, a veces caminos a veces trochas
Aborto, servicio de salud esencial Esta semana se cumplen cuatro años de la histórica decisión de la Corte Constitucional donde las mujeres y personas con posibilidad de gestar quedaron en libertad de optar por un aborto legal y seguro ante una situación de embarazo...