Desde 2006, en Colombia es legal abortar sin importar el tiempo que lleve el embarazo bajo el modelo de causales dispuesto por la Corte Constitucional. En 2022 se amplía este derecho quitando el requerimiento de causales para las primeras 24 semanas de embarazo,...

Previene el cáncer de útero después de los 30
Esta semana hablamos de un cáncer que juntando fuerzas podemos eliminar: el cáncer cérvicouterino. Revisemos por qué sigue siendo una amenaza, cómo lo detectamos a tiempo y cómo podemos protegernos.
¿Qué es el cáncer cervicouterino?
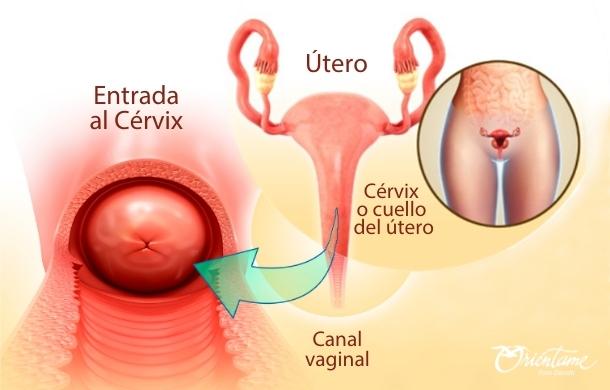
El cáncer cervicouterino es una enfermedad producida por infecciones que alteran las células en el tejido del cuello de la matriz.
El cáncer cervicouterino se conoce también como cáncer de cérvix o cáncer de cuello de la matriz, porque el cuello del útero es donde se forman estas células malignas por acción de un precursor, conocido como virus del papiloma humano o VPH.
A veces se piensa que el cáncer es “cosa de otras personas” o que “a mí no me va a pasar”, pero la verdad es que el cáncer no discrimina. Se instala en silencio, sin avisar y, cuando notamos su presencia, muchas veces ya es tarde.
33.600 mujeres al año en América Latina mueren por cáncer cervicouterino.
¿Cómo llega el virus de VPH a la persona?
Este es un virus de transmisión sexual, la infección de transmisión sexual más común que hay en el mundo. Hay cerca de 200 cepas de VPH, la mayoría inofensivas, pero las pocas malignas con el paso del tiempo pueden causar estragos importantes en nuestra salud.
La mayoría de las personas una vez inician relaciones sexuales, ya están posiblemente expuestas al papiloma. Entonces, estadísticamente, la mayoría de las personas va a tener una infección de este virus en algún momento de su vida. Nos exponemos al virus por las relaciones sexuales.
El paso de infección por VPH a cáncer es lento. De 5 a 20 años desde el momento de la infección al desarrollo del cáncer. Ese largo periodo de tiempo es una ventaja que nos permite hacer muchas cosas para evitar que avance en un cáncer.
Hay algunos factores que pueden aumentar el riesgo:
- Condiciones sociales, religiosas o económicas relacionadas con mayor probabilidad de infecciones de transmisión sexual.
- Tabaquismo y abuso de sustancias psicoactivas.
- Tener varios hijos (multiparidad).
- Actividad laboral de alto riesgo, como el trabajo sexual presencial.
- Predisposición genética que puede influir en la capacidad de defensa ante la infección de VPH.
Si tienes 30 años o más es hora de actuar
Actualmente existen pruebas para detectar el virus y hay tratamientos que se pueden adoptar en esos 5 a 20 años, esto se puede hacer en la etapa de precáncer.
Sin embargo, históricamente en América Latina, contextos en los que las mujeres no cuentan con acceso a servicios de salud o también barreras culturales para tener un examen pélvico, ha llevado a que la infección por VPH y también el cáncer vaya aumentando significativamente año a año.
Si tienes menos de 30 años entre, 19 y 29 años, te puedes hacer la citología. Con este examen se sabe si hay cambios en las células del cuello del útero.
A partir de los 30 años se recomienda a las mujeres hacerse una prueba de Papanicolaou o una prueba de VPH, este examen detecta el virus, que es el causante principal, y es más sensible que la citología.
La razón es que la mayoría de las mujeres más jóvenes saldrá positiva para VPH pero muchas de estas infecciones se resolverán si hacer nada. En cambio, si ya se tiene 30 o más años y aún hay una infección activa de VPH es posible que por la antigüedad y persistencia de la infección haya cambios en los tejidos que requieran tratamiento médico.
El cáncer de cuello uterino afecta cerca de 3.800 mujeres cada año en Colombia. Minsalud.
Beneficios de hacerse la prueba de VPH
Con una prueba de VPH, la mujer no se tiene que hacer pruebas cada cinco años, es decir, luego de una prueba negativa puedes estar tranquila por lo menos durante los cinco años siguientes, lo cual no pasa con la citología.
Aun así, sabemos que no es tan sencillo como hacer campañas de prevención sobre VPH o cáncer cervicouterino y problema resuelto. La falta de información puede ser parte del problema, pero no es la única barrera.
Son variadas las razones por las que las mujeres no acuden al centro médico a hacerse la prueba. En la región hay temas culturales como el machismo por lo que las parejas no quieren que un médico le haga un examen pélvico a su esposa o novia.
También por experiencias negativas previas en los servicios de salud, como violencia obstétrica, por ejemplo. Todo ello influye en que las mujeres no tengan acceso aun contando con información y aseguramiento en salud.
¿Qué pasa con los hombres y el VPH?
Curiosamente, las estadísticas indican que los hombres tienen más virus de papiloma humano que las mujeres.
En algún momento de la vida, 80% de los hombres van a tener exposición al virus. Pero los tipos de VPH que desarrollan el cáncer son menos comunes para los hombres.
Sabemos que como este es un virus que se transmite sexualmente, está también a nivel anal, boca y garganta, y también en el pene. Entonces no es algo a lo que el hombre esté inmune. La diferencia está en que una verruga o una llaga suele ser externa y es más fácil consultar por algo que podemos ver.
En todo caso, el llamado a los hombres es a entender a las mujeres que tienen un resultado anormal, apoyarlas para que reciban el manejo adecuado y oportuno para evitar que la infección pueda avanzar, sin hacer esto un tema de discusión o debate con las parejas.
En ocasiones, hay tratamientos o recomendaciones médicas que incluyen a las dos personas en la pareja, por lo que atender todas las indicaciones del personal de salud también es una responsabilidad que involucra a los hombres. Y por supuesto evitar esta y otras infecciones con el uso del condón.
¿Es posible tener precáncer o cáncer cervicouterino y no saberlo?
Desafortunadamente si, la infección crónica por VPH como muchas enfermedades crónicas son silenciosas. El momento en que tienes síntomas es cuando probablemente ya está avanzado o en etapa precáncer.
Por eso es importante que, aunque no sientas nada, acudas al centro de salud para hacerte la citología o la prueba de VPH según tu edad, como ya vimos.
Cuando hay un cáncer invasivo empieza el sangrado y fuertes dolores, pero en ese momento ya estamos hablando de una etapa avanzada de la enfermedad.
¿Cuál es el tratamiento cuando hay lesiones por VPH?
En consulta ginecológica es posible ver, a veces, si hay cambios en el cuello, porque cuando se pone el espéculo el cuello uterino es visible, y al aplicar ácido acético cambia de color. Y si se confirma con otras pruebas se puede iniciar un tratamiento.
Dependiendo del tipo y antigüedad de las lesiones, existe un tratamiento por termoablación, que básicamente destruye el tejido anormal del cuello en un procedimiento relativamente corto, bajo anestesia local y muy efectivo. Esto se puede hacer en consulta ambulatoria.
Estos tratamientos son posibles en etapa precáncer. De allí la importancia del examen de tamizaje por VPH antes de que sea invasivo y sí necesite atención hospitalaria.
Tal vez quieras leer Chequeo preventivo de ginecología
¿Qué opciones hay para mujeres en etapas avanzadas de infección por VPH?
Hoy día hay opciones de tratamiento si se detecta de manera temprana, una dolencia que inclusive ya está avanzada, tiene muy buenas tasas de curación. El problema es que entre más avanzada esté, van disminuyendo las opciones de tratamiento.
Por esto es importante detectar primero si se tiene el virus, y que esto sea lo más temprano posible. Segundo, poder establecer si la persona que tiene el virus tiene precáncer, que es antes del cáncer. Y tercero, si es cáncer, que sea en una etapa suficientemente temprana, donde inclusive con cirugía se pueda manejar.
Si la enfermedad está más avanzada, la persona tal vez va a necesitar quimioterapia, o tratamiento por radiación para poder manejarlo. Pero aun así puede ser curable en las primeras etapas.
¿Está el cáncer cervicouterino entre los más comunes para las mujeres?
Desafortunadamente, después del cáncer de mama (número uno en toda la región y el mundo), el cáncer cervicouterino está entre los tres primeros tipos de cáncer que más afectan a las mujeres en Latinoamérica y el Caribe.
Es inquietante que algo tan prevenible sea una de las causas principales de morbimortalidad en nuestra región. Sin embargo, un factor que influye es el desconocimiento.
Solo el 66% de los hombres y el 81,6% de las mujeres han oído hablar del Virus del Papiloma Humano (VPH), ENDS 2025.
Entonces, comencemos por información y educación, aprender sobre el tema y que deje de ser un tema tabú. Entender que es algo muy común, que una vez iniciamos relaciones sexuales tenemos que estar al tanto de cómo actuar y prevenirlo.
Hablarlo en las familias, con las amigas, con las parejas y por supuesto, con el personal de salud en el chequeo anual.
La otra defensa es detectar a tiempo, hacernos pruebas de tamizaje y, si hay un resultado anormal, buscar darle el seguimiento médico adecuado.
¿Qué hacer si recibes un resultado anormal en tu citología o diagnóstico positivo?
Si te hiciste una prueba de VPH y tuviste un resultado positivo o resultado anormal en tu citología anormal, lo más importante es darle seguimiento con el personal médico.
Pasar todo el proceso de hacerse la prueba, tener un examen pélvico y recibir el resultado solo será útil si le damos el seguimiento.
Y para las mujeres que ya obtuvieron un resultado positivo en cuanto al cáncer, deben saber que este cáncer es curable si tienes el tratamiento adecuado.
Y sin importar cual sea la etapa del proceso en el que estás: prueba de rutina, manejo de la infección o tratamiento del cáncer; siempre la prioridad será tu salud.
Reflexión final
Muchas veces sobre las mujeres recaen demasiadas cargas, entre obligaciones profesionales o del trabajo, los oficios de la casa y el cuidado de otras personas que nos ponemos a nosotras mismas al final de la lista de prioridades.
Pero lo cierto es que, si nuestra carrera, familia y casa son importantes para nosotras, es necesario que se dé espacio al cuidado personal, y en la medida de lo posible, a negociar las cargas con otras personas en nuestro entorno.
Hoy vimos que el cáncer cervicouterino es evitable, prevenible, detectable y, en la mayoría de los casos, curable. Pero eso no lo logramos solas.
Sea cual sea tu caso en Oriéntame cuentas con apoyo profesional; pide tu cita de citología, prueba de VPH o chequeo ginecológico, recuerda es mejor prevenir que curar.
Fuentes:
Lo que usted debería saber en cáncer de cuello uterino, Ministerio de Salud. Disponible en https://www.sispro.gov.co/observatorios/oncancer/Paginas/info_general_cuellouterino.aspx
Encuesta Nacional de Demografía y Salud 2025: un análisis de los cambios en salud sexual y reproductiva en Colombia, Ministerio de Salud, 2025. Disponible en https://www.minsalud.gov.co/CC/Noticias/2025/Paginas/encuesta-nacional-de-demografia-y-salud-2025-analisis-de-los-cambios-en-salud-sexual-y-reproductiva-en-colombia.aspx
Pregunta por la citología cervico-uterina
También te puede Interesar
Aborto en cualquier etapa del embarazo
Nuevas guías sobre aborto seguro en Colombia
En Colombia, la atención del aborto legal es un servicio esencial, urgente y de acceso obligatorio dentro del sistema de salud. La norma dice que debe prestarse de manera inmediata, integral y segura, sin discriminación por edad, origen, situación migratoria,...
Previene el cáncer de útero después de los 30
Esta semana hablamos de un cáncer que juntando fuerzas podemos eliminar: el cáncer cérvicouterino. Revisemos por qué sigue siendo una amenaza, cómo lo detectamos a tiempo y cómo podemos protegernos. ¿Qué es el cáncer cervicouterino? El cáncer cervicouterino es...